
Análisis y síntesis elaborados por el personal médico de Circle Press, agencia de periodismo científico autorizada para la cobertura del Congreso WCP 2022, realizado de forma híbrida. El presente material incluye datos y resultados de data clínica no publicada, expuesta a través de conferencias y presentaciones durante el Congreso WCP 2022, cuyo propósito es exclusivamente educativo para el profesional de la salud. Las opiniones en el presente resumen pertenecen a los autores y conferencistas, y no reflejan recomendaciones o sugerencias de Laboratorio Pfizer Chile S.A. en Chile, de Pfizer S.A. en Perú, de Pfizer S.A. en Ecuador, de Pfizer S.A. en México.
COVID-19: una carga adicional para familias con integrantes que padecen enfermedad mental
Spyridon Zormpas
Magíster en Cuidados Especiales de la Universidad de Nottingham.
Licenciado en Economía de la Universidad del Pireo. Presidente de EPIONI (Red Griega de Cuidadores). Miembro Honorario de la Asociación Mundial de Psiquiatría.
Grecia
La pandemia de COVID-19 sumó un desafío adicional a las familias de pacientes que padecen problemas psiquiátricos y/o mentales.
Las reacciones psíquicas habituales ante una pandemia son:
• Miedo a enfermarse y a morir.
• Evitar acercarse a lugares de asistencia médica por el temor a enfermarse.
• Miedo a perder el trabajo, la calidad de vida y la capacidad de trabajar debido al aislamiento.
• Miedo al aislamiento social debido a la cuarentena.
• Aburrimiento, soledad, impotencia y depresión.
• Miedo a revivir la experiencia de una epidemia pasada.
Las reacciones psíquicas habituales de los cuidadores son:
• Miedo a no poder proteger bien a sus seres queridos y a la eventual posibilidad de contagiarlos.
• Miedo a tener que separarse de ellos debido a las exigencias de la cuarentena y a las características de su trabajo.
Como consecuencia, el promedio de horas informales del trabajo de asistencia aumentó un 17% durante la pandemia (de 46.6 horas antes de la pandemia a 54.4 horas después). Las mujeres fueron las más afectadas.1
En el Cuadro 1, se esquematiza el efecto desestabilizante de la pandemia de COVID-19 sobre los pacientes, familiares y cuidadores, mientras que el Cuadro 2 refleja el impacto sobre los cuidadores en Europa.
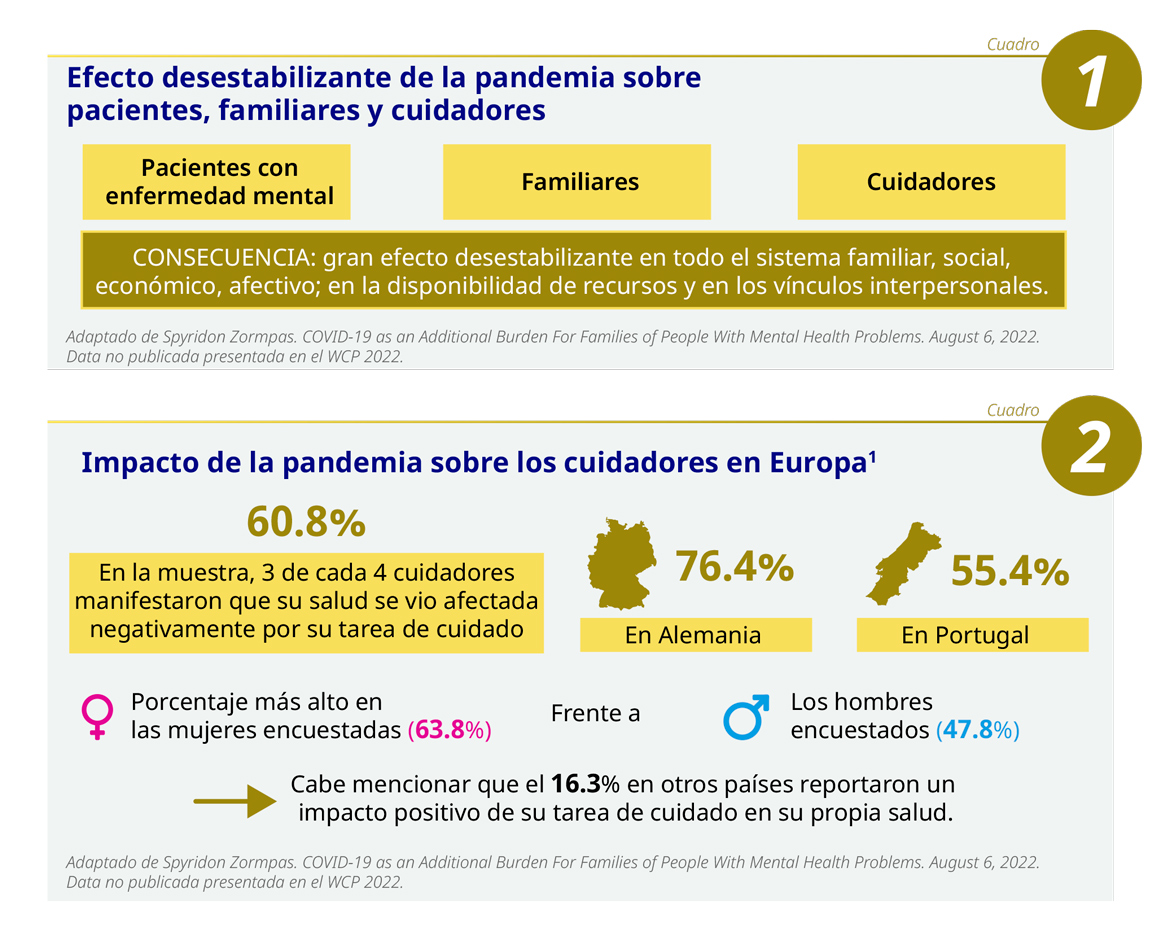
Conclusiones:
• La pandemia de COVID-19 no solo afectó a los pacientes que padecían problemas mentales, sino a todo su sistema social de soporte, familia y cuidadores.
• El cuidado informal se incrementó en forma generalizada, siendo mayor el porcentaje en las cuidadoras y familiares mujeres.
• En la mayoría de los casos, los cuidadores mencionan sentir un efecto negativo en su salud debido a su tarea.
• La referencia al cuidado informal abarca múltiples tareas: soporte emocional, actividad presencial, comunicación remota, transporte, tareas de soporte remotas y coordinación.1
• En Europa, solo el 17.5% de los encuestados siente que sus tareas de cuidado se han valorizado adecuadamente.1
Referencias
1. Eurocarers/IRCCS-INRCA. Impact of the COVID-19 outbreak on informal carers across Europe – Final report. Brussels/Ancona. 2021.]
Cuidadores familiares e intervenciones coercitivas en salud mental
Martha Kane Savage
Profesora de Geofísica, Universidad Victoria de Wellington.
Nueva Zelanda
La coerción en salud mental se define como cualquier tratamiento aplicado sin el consentimiento de la persona que lo recibe. Algunas formas comunes de coerción son el encadenamiento u otras medidas restrictivas físicas, mecánicas o químicas; el aislamiento; los pabellones cerrados o incluso las amenazas u otros modos de coerción psicológica.
Las medidas coercitivas pueden conducir a la muerte, ya sea en el caso de las restricciones físicas o mecánicas (trombosis venosa profunda, asfixia, paro cardíaco) como en el de las restricciones químicas (sobredosis o medicamentos inadecuados). Además, tienen un efecto traumático psicológico: es sabido que la reclusión e incomunicación puede causar síntomas psicóticos aun en personas sanas, y esto es incluso peor en personas vulnerables. Las razones por las que las familias las usan o permiten están generalmente relacionadas con el temor, la seguridad física, el estigma o la pérdida de oportunidades vocacionales o de la vida diaria.
A continuación, la expositora describe el conmovedor caso de su hijo Kelly, quien padeció dos episodios psicóticos que requirieron internación. En su segunda descompensación, Kelly permaneció aislado con restricciones mecánicas y químicas durante 10 días, que le provocaron la muerte. Evalúa las razones familiares que permitieron estas intervenciones: el temor, la escasa disponibilidad de ayuda especializada en momentos de urgencia (excepto recurrir a la policía), la limitada posibilidad de elección una vez iniciada la intervención y el desconocimiento de que estas medidas podían conducir a la muerte.
Este hecho trágico la impulsó a realizar campañas para cambiar el sistema, involucrarse en la Asociación Mundial de Psiquiatría y hablar con otros cuidadores, quienes manifestaron enfrentar situaciones tales como sentirse poco escuchados en las consultas, y tener dificultad en encontrar ayuda cuando detectan un deterioro en sus seres queridos, escasa disponibilidad de camas de internación y poca comunicación con los cuidadores familiares por parte del personal de salud durante la internación.
En 2020, la Asociación Mundial de Psiquiatría publicó el documento de posicionamiento y llamado a la acción sobre la implementación de alternativas a la coerción como componente clave para mejorar la atención en salud mental «Implementing Alternatives to Coercion: A Key Component of Improving Mental Health Care».
Si bien existe poca literatura al respecto, Rugkåsa y Canvin1 describen los aspectos coercitivos que se llevan a cabo aun en el entorno familiar y cómo el sistema de salud se apoya frecuentemente en las familias para aplicar los tratamientos. En otro trabajo sobre la percepción de los familiares con respecto al uso de las restricciones mecánicas, Tingleff y col.2 reportan que la mayoría de las familias de personas internadas se manifiestan fuertemente en contra del uso de restricción mecánica, aunque algunos lo consideran una protección necesaria. Agregan que los familiares sienten que pueden contribuir a reducir el uso de esta medida si se los incluye en la atención de las situaciones que derivan en ella.
Conclusiones:
Una comunicación más frecuente y respetuosa entre los profesionales de salud mental, los cuidadores y los usuarios del sistema, una mejor comprensión de las condiciones de salud mental por parte de sus seres queridos y el entrenamiento en técnicas de reducción de escaladas podría ser particularmente útil para limitar las medidas coercitivas.
Referencias
1- Rugkåsa J, Canvin K. Mental health, coercion and family caregiving: issues from the international literature. BJPsych Int. 2017;14(3):56-58.
2- Tingleff EB, et al. A matter of trust and distrust: a qualitative investigation of parents’ perceptions about the use of mechanical restraints on their adult children in a forensic psychiatric setting. J Forensic Nurs. 2019;15(2):120-130.
Apoyo entre pares en salud mental
Dra. Charlene Sunkel
Médica psiquiatra. CEO y Fundadora de la red Global
Mental Health Peer Network. Galardonada en 2021 con el Premio Pardes Humanitario en Salud Mental de la Brain & Behavior Research Foundation. Sudáfrica
El sistema de apoyo entre pares es un recurso valioso para la salud mental. Se focaliza principalmente en las capacidades de los pacientes sobre la base del modelo de recuperación, y brinda asistencia en múltiples áreas de la vida de los individuos afectados por problemas mentales. Presenta dos modalidades: informal, que ocurre en circunstancias y sitios casuales, donde dos o más pares se brindan apoyo en función de sus experiencias y de manera independiente; y formal, que se plasma a través de individuos capacitados para brindar apoyo entre pares, quienes pueden estar remunerados o ser voluntarios.
Se ha comprobado que el sistema de apoyo entre pares es efectivo para reducir la necesidad de internaciones, y que favorece la adherencia al tratamiento y, como resultado, la recuperación. Brinda ánimo y asistencia práctica en los diferentes procesos del restablecimiento de los pacientes. Evita el aislamiento social, inspira esperanza, y aumenta el nivel de autoaceptación y validación.1 Respeta los derechos humanos, al tiempo que garantiza la orientación del tratamiento sobre la base de la persona y sus decisiones (ver Cuadro 3).2
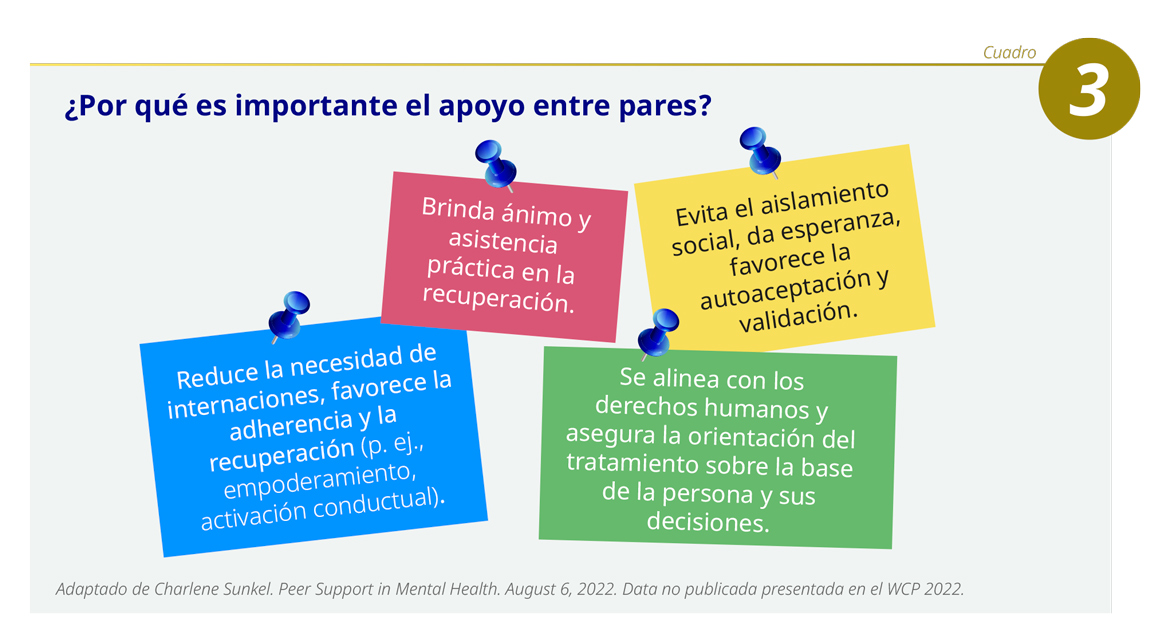
Sin embargo, existen diversos problemas y obstáculos para poner en práctica este sistema. En países de ingresos bajos y medios, no recibe reconocimiento y no se realiza suficiente investigación en la materia. Por otra parte, esta estrategia sufre del estigma social, determinado por mitos y prejuicios acerca de las personas con padecimientos en salud mental. Por último, no existen programas certificados de entrenamiento; por lo general, no se incluyen en planes estratégicos, ni se consideran en políticas públicas de salud mental.
Para superar estos conflictos, se propone estimular la producción de bibliografía en la temática y fomentar la participación de individuos estimulando su capacidad de liderazgo. Asimismo, se plantea trabajar de manera efectiva en el estigma de la enfermedad a nivel individual y social, y eliminar el fenómeno de “nosotros y ellos”, promotor de una práctica paternalista. Resulta fundamental comprometerse activamente con los valores y principios de la recuperación en salud mental.
Conclusiones:
El sistema de apoyo entre pares ha demostrado ser efectivo y beneficioso en la asistencia a personas con padecimientos de salud mental. Su implementación plena requiere de reconocimientos y estímulos, así como de un trabajo activo que permita empoderar a los usuarios y erradicar el estigma social.
Referencias
1. Patel V, Saxena S, Lund C, et al. The Lancet Commission on global mental health and sustainable development [Erratum in: Lancet. 2018;392(10157):1518]. Lancet. 2018;392(10157):1553-1598.
2. Global Mental Health Peer Network: https://www.gmhpn.org/.
La participación de los pacientes en la educación psiquiátrica de grado: una encuesta mundial
Dra. Mariana Pinto da Costa
Profesora Titular, King’s College, Londres. Directora de la Sección de Psiquiatras de Carrera Temprana de la Asociación Mundial de Psiquiatría. Reino Unido.
La participación de los pacientes en la educación médica puede ser activa o pasiva, y tener distintos alcances, tales como la participación directa en la enseñanza, la colaboración en la selección de estudiantes de medicina, el desarrollo de los diseños curriculares, el manejo de cursos y la evaluación de los programas.
La evidencia sugiere beneficios específicos de la participación de pacientes en el contexto de la enseñanza en psiquiatría: posibilita que los estudiantes tengan reseñas memorables y potentes, que les permiten recordar mensajes clave; desafía las tradicionales jerarquías médico-paciente, que son particularmente relevantes en el campo de la psiquiatría; aumenta la actitud positiva hacia los pacientes y genera mayor conciencia de los factores estigmatizantes de la enfermedad mental.
Igualmente relevantes son los beneficios para los pacientes, ya que proporciona una sensación de satisfacción y disfrute, un aumento de la autoestima, mayor conocimiento de su enfermedad, e interacciones positivas útiles para su recuperación (ver Cuadro 4).1
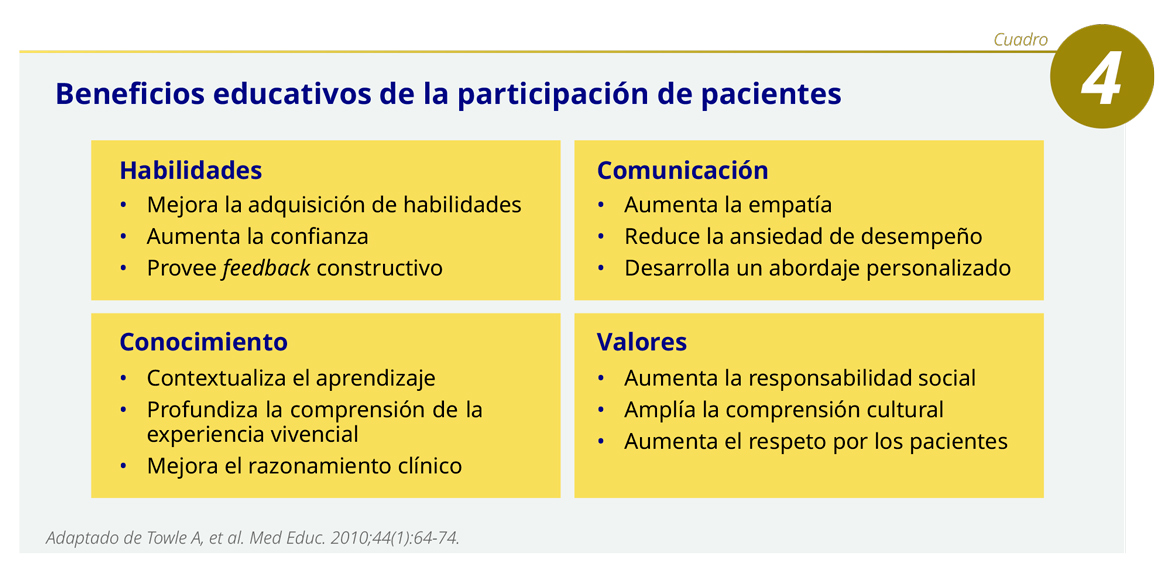
En colaboración con IFMSA (Federación Internacional de las Asociaciones de Estudiantes de Medicina),2 se elaboró una encuesta que tiene por objetivo explorar la naturaleza y el nivel de participación de los pacientes en la educación psiquiátrica de grado, y pretende responder en qué contextos y de qué maneras están involucrados los pacientes en la educación de los estudiantes de medicina.
La estructura del cuestionario está conformada por cinco áreas de alcance:
• Desarrollo de los diseños curriculares (intervención en el desarrollo y revisión de los planes de estudio, control de su calidad).
• Enseñanza y evaluación (rol de los pacientes como educadores y de qué forma evalúan el desempeño de los estudiantes).
• Recursos educativos (compromiso del equipo académico con los pacientes participantes, apoyo educativo de la facultad de medicina a los pacientes involucrados).
• Gestión y administración (existencia de estructuras independientes de representación de los pacientes participantes, personal administrativo abocado al apoyo de estos pacientes).
• Apoyo y bienestar (asesoramiento y apoyo al bienestar proporcionado por la facultad de medicina a los pacientes participantes, tipos de apoyo no económico por parte de la facultad de medicina a los pacientes como educadores).
Cada una de las áreas mencionadas contiene dos preguntas y cuatro niveles de puntuación, con descripciones específicas para cada término (0, 1, 2, 3).
Conclusiones:
A través de este instrumento, se enfatiza la necesidad de respaldo de las organizaciones médicas y de colaboración internacional para alentar la participación de pacientes basada en la evidencia.3
Referencias
1. Towle A, et al. Active patient involvement in the education of health professionals. Med Educ. 2010;44(1):64-74.
2. International Federation of Medical Students’ Associations (IFMSA). Toolkit. A Collaborative Approach Towards Active Patients Involvement in Undergraduate Medical Education. 2021.
3. International Federation of Medical Students’ Associations (IFMSA). Policy Document. Patient Involvement in Medical Education. 2021